後期研修プログラム
安田教授からのメッセージ 医師である以上、“世のため人のため“社会に貢献することを本分としなければなりません。そしてその上で各人が自己の人生を設計し夢を実現することを、当教室は全力でバックアップします。
当教室の後期研修プログラムは、麻酔科専門医を目指す方はもちろんですが、危機的状況にある患者の生命を守れる医師になりたいと希望するあらゆる方に門戸を開いています。教室での後期研修で得たものをどんな形ででも社会に還元していただければうれしく思います。
あなたも我々と一緒に働いてみませんか?
もし興味がおありなら、お気軽にお問合せください。
学生さんならびに初期研修医の皆さまへ
手術室及び集中治療室では様々な職種のスタッフが集まり、各役割を果たす事で医療的な成果を挙げる事が出来ます。同じ手術や患者背景でも組織的なアプローチが密になるほど、より小さいリスクで同様の成果を得ることができ、麻酔科医はその中心である事を求められます。世間で求められる臨床的な知識や手技の習得は研修初期の通過点であり、それらを基礎として各科の先生やコメディカルなど他業種の方々の信頼を得ながら、前向きなやり取りを蓄積して其々の役割を発揮しやすいチーム環境を作り、症例毎に環境を最適化する能力こそ一分野の専門家として専門研修期間に到達しなくてはならないレベルであると考えます。この能力は麻酔科専門医取得後、集中治療、ペインクリニックなどのサブスペシャリティ、或いは他分野で新たに勉強していく上で大きな力となります。
帝京大学麻酔科ではこの能力の形成の為に、個々の状況を評価しながら、適切な時期に次のステップへ進める様に教育環境の整備を続けております。当科で専門研修を完遂された先生は世の中で求められ、活躍し、またより大きなステージに立っているでしょう。
専門研修プログラム責任者:安田 篤史
1.臨床活動の特徴
-
①当院は特定機能病院であるとともに、東京都北部から埼玉県南部までの広範囲をカバーする地域基幹病院としての役割もあり、伝統的に臨床を重視している。麻酔科も「臨床最優先」の姿勢を貫き、外傷センター・ER・救命救急センター・総合周産期母子医療センターに搬送される重症患者を始め、数多くの各科救急患者の手術にも迅速に対応している。年間手術数は約9000件以上、うち麻酔科管理症例が6500件前後である。内容は脳神経外科、心臓大血管、肺、消化器および一般外科、肝臓膵臓外科、整形外科、泌尿器科、産婦人科、眼科、耳鼻科、口腔外科、形成外科、小児外科、救命救急科など多彩であり、しかも他の病院では手術が困難と判断された重症症例も多く扱っており、重症患者の全身管理を研修するには最もふさわしい環境である。
-
③医療訴訟が増加し、医師が診療の結果に対する刑事責任をも追及されかねない厳しい状況のなかで臨床研修を行うにあたり、医療者にも最低限の法的知識が必要になることは疑いない。早くからこの問題に注目し、医療界と法曹界との情報交換・相互理解の推進に尽力してきた当科前主任教授は、この分野における医療者側の第一人者であった。現主任教授就任以降も、その伝統を継承し、単なる教科書的知識ではなく、医療訴訟や鑑定の現場から得られた生の情報に基づいて医療危機管理の論理と実践を学ぶ場を提供している。
②当麻酔科は創設以来、世界的視野を有し国際的に通用する人材の育成に努力している。前身の旧帝京大学市原病院(現帝京大学ちば医療センター)麻酔科創設以来26年の歴史の中で、アメリカハーバード大学・アイオワ大学・スタンフォード大学・ワシントン大学・ハワイ大学その他の付属病院、オーストラリアのセントビンセント病院などに、計30余名の臨床留学者を送り出してきた。さらに海外への研究留学者(イギリスオックスフォード大学・ケンブリッジ大学・アイルランドコーク大学など)も複数を数える。現在も約10名以上の当医局出身者が臨床留学中である。臨床留学実現のための豊富なノウハウを有することが特徴である。
2.一般研修目標
| ① | 多様な手術患者の周術期麻酔管理を通して、重症患者の全身管理に必要な知識と技術を習する。 |
|---|---|
| ② | 麻酔管理で習得した的確な判断と迅速な行動に基づき患者の生命危機への対応能力を高める |
| ③ | 患者中心の安全な医療を自ら実践でき、安全な医療の推進のために他の医療従事者を指導できる。 |
| ④ | 医療機器管理に必要な法的知識およびコミュニケーション能力を身につける。 |
| ⑤ | チーム医療の様々な局面でリーダーシップを発揮することができる。 |
3.到達目標(資格)
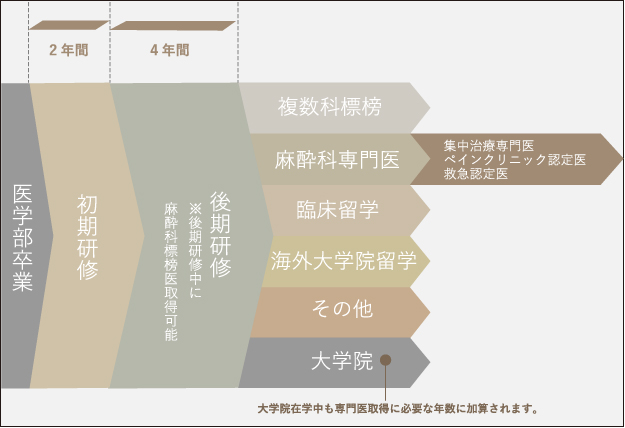
| ① | 原則として後期研修2年目終了時までに、厚生労働省の認定する「麻酔科標榜医」の資格、および日本麻酔科学会「麻酔科認定医」の資格(標榜医を取得した日本麻酔科学会会員は原則として全員認定される)を取得する。「麻酔科認定医」は、大部分の手術患者に対して独力で安全に麻酔管理を遂行する能力を有する医師であると認定される。 |
|---|---|
| ② | 「麻酔科専門医」の取得希望者は、4年間の後期研修プログラム修了後に資格申請が可能になる。 |
-
各後期研修医の到達度に応じて段階的に担当症例の難度を上げてゆく。各指導医は研修医の手技経験と患者の安全確保のバランスに最大の注意を払いながらきめ細かく指導にあたる。「麻酔科医のための教育ガイドライン」において、専門医取得までに経験すべきと定められている症例を、2年間でカバーできるように配慮している。
4.研修生活
| ① | 当院における麻酔科後期研修医は原則として常勤の講座助手の身分・待遇で採用され経済的側面は確実に保証されている。 従って、各研修医は外勤(アルバイト)に過度に依存することなく、安心して専門研修に専念することができる。 |
|---|---|
| ② | 過重労働による疲労の蓄積は、医療事故の温床になる。安全を重視する視点から、当院麻酔科では医局開設時より一貫して、スタッフ、研修医(初期・後期)を問わず、勤務体制は厳密な時間外交代制を採用している。延長手術は時間外勤務者および当直者が担当する。当直者は翌日午前中の申し送り終了後は解放となる。多くの病院や診療科に存在する当直翌日の通常勤務とは無縁である。 |
| ③ | 各人の希望により、麻酔科学の関連領域(集中治療医学、疼痛管理医学、心臓麻酔)の専門研修も可能である。これらの関連領域の研修実績は「麻酔科専門医」資格申請に必要な麻酔科研修歴に加算される。 |
5.研修プログラム 手術麻酔研修 臨床実地研修(主に月曜~土曜)
| ① | 入職直後1週間は種々の全体研修を集中的に実施する。その後、卒後4年目後期研修医の診療を手伝いながら実際の細かな業務をon the jobで研修する。このガイダンス期間を経てその後の円滑な研修が開始を促す。 |
|---|---|
| ② | 周術期管理の原則として手術前の患者のリスク評価と綿密な麻酔計画の立案を手術中の実際の麻酔手技と同等以上に重視している。研修医は術前回診の結果をその症例の担当指導医と検討して、問題点の把握と麻酔計画の立案を行う。手術当日の朝の症例カンファランスで、簡潔に症例提示を行い、全員で情報を共有し、困難症例の把握、対策を講じる。 |
| ③ | 初年度の最初の3ヶ月は、比較的リスクの低い中等度以下の侵襲の手術症例を中心に麻酔管理の基本を習得する。 |
| ④ | 4ヶ月目以降、緊急手術の担当が徐々に増えるとともに、脳神経外科、肺外科、大量出血を伴う手術(肝臓・膵臓外科など)、産科緊急手術などを経験してゆく。 |
| ⑤ | 初年度のゴールデンウィーク明けより当直も担当する。当直は常時指導医+後期研修医で行う。麻酔科医が運営しているICUの当直体制も指導医+後期研修医である。 |
| ⑥ | 初年度の後半から2年目にかけて、循環器症例の麻酔を経験する。心臓手術の麻酔を通して、循環生理やカテコラミンの理解を深め、経食道心エコーにも触れていく。 |
| ⑦ | 2年目には週に1日関連病院での麻酔研修を行う。普段とは異なる指導医の指導を受けることで、自らの麻酔管理の幅を拡げ、慣れない環境下でもあわてることなく冷静に安全管理の原則を遵守した麻酔が実践できるようになることが目的である。 |
| ⑧ | 2年目の後半は、手術中の様々な問題への対応能力を高めることを目的に、術前評価から術中術後管理まで、指導医の手助けなくほぼ一人で周術期管理を行うことを経験してゆく(麻酔科認定医に要求される到達レベル)。研修医で対処しきれない状況が生じた場合は、指導医が対応し指導する。 |
| ⑨ | 麻酔科標榜医取得後は、初期研修医および初年度後期研修医の臨床研修の指導も担当する。 |
| ⑩ | 後期研修3年目から4年目にかけ、小児病院研修及び、ペインクリニック研修を必須とする。 |
6.講義・学会活動
| ① | 毎朝の術前カンファランスでは、前日の全症例を全て振り返り、特殊性が高い、或いは教育的考慮点や事象があった症例について検討する。また学会発表の題材として抽出する機会になる。 |
|---|---|
| ② | 特殊症例、教育的症例を中心に術後症例検討会を土曜日午前中に開催する。担当者は指導医の指導のもと、学会の口頭発表に準じた形式で症例発表を行い、質疑応答にも対応する。 |
③ | 検討会で担当した症例を中心に、学会(日本麻酔科学会、日本臨床麻酔学会、日本集中治療医学会、およびこれらの関東甲信越地方会など)で症例発表を行う。また筆頭著者として学術雑誌への論文(症例報告)投稿を経験する。 |
7.小児病院研修
埼玉小児医療センター麻酔科と提携し、後期研修3年目から4年目の間に数カ月のローテーション期間を設け、小児麻酔症例のトレーニングを集中的に行う。埼玉小児医療センターは当院と地理的に近く(JR最寄り駅間で25分程度)、住居の移動などを考慮せずに研修可能である。
8.疼痛管理医学(ペインクリニック)研修
ペインクリニックでは、現在3名の専属医師(日本ペインクリニック学会専門医)が中心となり、外来・入院患者の疼痛管理を行っている。薬物療法、各種ブロック療法、非浸襲的治療(光線治療、低周波治療など)に加え、東洋医学的治療(漢方、鍼灸)も積極的に取り入れている。毎月の漢方セミナーやe-learningを含む鍼灸教育プログラムなど、東洋医学教育も重視している。後期研修医希望者は、ペインクリニックの研修が可能である。さらに後期研修修了後も、専門医取得を目標に、引き続きペインクリニックの研修が可能である。
9.集中治療医学研修
現在当科には日本集中治療医学会認定の専門医が2名おり、集中治療専門医と数名の麻酔科専門医および麻酔科認定医を中心に、重症患者(主に術後患者と院内重症患者)の治療を担当している。手術麻酔で習得した全身管理の知識と技術は直ちにICUの重症患者管理に応用できる。
ICUの研修は日常業務をこなすことになりがちであるが、手術室のように時間に追われる業務と異なり、ICUでは患者の病態生理や治療方針を熟慮する時間があることが多い(判断・行動の基準が、手術室は分単位、ICUは時間単位。ちなみに一般病棟は日単位)。積極的に指導医と議論を重ねてゆく姿勢が望まれる。
10.循環器症例・周術期経食道心エコー研修
循環器内科及び心臓外科との関係は良好であり、日常的に活発なやり取りが行われている。
特別視されがちな循環器症例に対する研修医の心理的な敷居は低く、トレーニングを行いやすい環境である。開心術、及びTAVI症例は年間400例程度行われており、JBPOT資格取得者を中心に、心臓麻酔・周術期経食道心エコーの指導・研修体勢も整い、後期研修中にも多くの経験の機会を得ることが出来る。
11.研修修了後の進路
| ① | 厚生労働省認定の麻酔科標榜医および(社)日本麻酔科学会認定の麻酔科認定医の資格は、後期研修2年終了時に取得できる。研修医の初期臨床研修期間の麻酔科研修の経験によっては、さらに早期(後期研修2年目半ば)での取得も可能である。 |
|---|---|
| ② | 麻酔科認定医取得後さらに2年間麻酔科臨床に専従して、所定の学会発表などを経験した者は、麻酔科専門医の申請が可能になる。 |
| ③ | 麻酔科専門医取得後あるいは麻酔科専門医取得のための研修と並行して、当該の専門研修を終了した者は、日本集中治療医学会専門医および日本ペインクリニック学会専門医の資格申請が可能になる。 当院の集中治療部およびペインクリニック科における専門研修はもちろん、両学会が指定する専門研修として認定される。 |
| ④ | 麻酔科専門医取得後さらに5年間、麻酔科関連診療を継続して行い、研修施設で初期・後期研修医および麻酔科認定医の指導を行うことにより、日本麻酔科学会が認定する最高位の資格である「麻酔科指導医」の資格が取得できる。 |
12.多彩な進路
当院麻酔科は、多様性を最大限尊重する方針を貫いている。
海外での臨床あるいは研究留学を希望する者には、当科での長年の実績に基づき、各人の目標実現のために最大限の支援を行う。後期研修終了後(場合により後期研修中から)、毎年複数名が、欧米での臨床留学に進んでいる。麻酔科後期研修終了後は麻酔科医として専従する者以外に、外科・脳外科・整形外科・産婦人科など急性期医療を担う種々の科へ進路変更し、その道での専門医を目指す者もいる。さらに医療以外の分野(経営学、公衆衛生学、司法関係、コンピュータ科学など)で研鑽を重ね、その成果を医療に還元している者も存在する。
医療に限らず広い意味でわが国の、さらには世界の発展に貢献しうる人材の養成が、帝京大学麻酔科の一貫した目標である。もちろん大学院に進学し、研究に従事して学位を取得することも可能である。
13.入局者出身大学
| ・帝京大学 | ・北海道大学 | ・札幌医科大学 | ・群馬大学 |
| ・日本医科大学 | ・東京大学 | ・順天堂大学 | ・東京医科歯科大学 |
| ・東京女子医科大学 | ・昭和大学 | ・東邦大学 | ・横浜市立大学 |
| ・東海大学 | ・信州大学 | ・富山医科薬科大学 | ・浜松医科大学 |
| ・岐阜大学 | ・名古屋大学 | ・愛知医科大学 | ・京都府立医科大学 |
| ・京都大学 | ・大阪大学 | ・大阪府立医科大学 | ・和歌山県立医科大学 |
| ・島根医科大学 | ・広島大学 | ・高知大学 | ・香川大学 |
| ・福岡大学 | ・長崎大学 | ・宮崎大学 | ・琉球大学 |





